w sekcji Onkologii
Guzów pochodzących z elementów węzła chłonnego lub pozawęzłowych tkanki limfatycznej zwane chłoniaki. Podstawą współczesnej histologicznych i cytologiczne klasyfikację chorób nowotworowych w tkankach limfoidalnych i krwiotwórczych określony skład komórkowe guzów. Jest ogólnie przyjęte, międzynarodowa klasyfikacja cytologicznych i histologiczne nowotworu chorób hematopoetycznych i tkanki limfatycznej.
Chłoniak złośliwy - Lymphogranulomatosis (choroba Hodgkina)
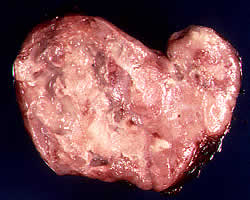 Wśród chłoniaki złośliweStanowiących około 5% wszystkich raków w limfopranulematoza kont 55-65%. Najczęściej cierpią na ludzi w wieku od 15-34 50 i starszych.
Wśród chłoniaki złośliweStanowiących około 5% wszystkich raków w limfopranulematoza kont 55-65%. Najczęściej cierpią na ludzi w wieku od 15-34 50 i starszych.
Choroba zazwyczaj zaczyna się od wyglądu zwiększonej sprężystości węzła bezbolesne, w jednej z grup węzłów chłonnych obwodowego nad membraną. Stopniowo, na procesie biorący udział innych węzłów o tym samym obszar ciała, a następnie sąsiednie strefy. Choroba może towarzyszyć objawy ogólne (slabosot, nocne poty, utrata masy ciała, gorączka, swędzenie) lub przejść bez nich. Falistości charakterystyczne objawy kliniczne: okresami zaostrzenia następują okresy względnej samopoczucia. W podstawowej śródpiersiowe węzły chłonne uszkodzenia pierwszego obrazu klinicznego choroby może być zespół sprężania lepsze vena cava. Narządów chłoniaka może być wtórne, co najmniej - podstawowy. Najczęściej wtórnie wpływa na udział płucach, śledzionie procesu i wątroby nie może towarzyszyć wzrost poniżej membrany uszkodzeń narządów zlokalizowanych zazwyczaj w jelicie cienkim i w żołądku. Kiedy chlamydia vegoechayutsya kości i skóry.
choroba Hodgkina rozpoznanie opiera się na morfologicznego badania spiczastą lub zdalnie rozszerzonej węzła limfatycznego. Obecność typowe wielordzeniowych komórek Bieriezowski-Sternberg natognomonichno dla tej choroby.
Stopień procesu określa się za pomocą rentgenowskiego klatki piersiowej, wykonując ultradźwięków brzucha, wydalniczy urografii, lymphography. Stan śledziony jest określana za pomocą swoich badań promieniotwórczych i angiograficznych. Według zeznań wykonane radionuklidów scyntygrafia kości. W ocenie stopnia zaawansowania choroby Hodgkina zajmuje poczesne miejsce morfologicznego badania śledziony, wątroby, węzłów chłonnych i szpiku kostnego (zob. Poniżej). W związku z tym, że tacy pacjenci standardowy etap kontroli jest diagnostyczny (badawczy) laparotomii, podczas której przeprowadza się usunięcie śledziony, biopsji wątroby i węzły chłonne. Młodych kobiet w trakcie takiej operacji, jajniki są złożone w środku tylnej powierzchni macicy w celu ich usunięcia z obszaru późniejszego intensywnego napromieniowania. Trepanobiopsy jest obowiązkowe u pacjentów z chorobą Hodgkina.
Przewidywanie choroby zależy od stadium o (typ A) lub pod nieobecność (kategoria B) objawy zatrucia, a histologicznej guza. Najkorzystniejszą odmianą morfologiczny jest limfatycznej przewaga dalszego pogorszenia prognoz następująco sferoidalnego rozsiane, wariant mieszany komórek, wyczerpywanie limfatycznej.
Podstawowym sposobem leczenia pacjentów z chorobą Hodgkina jest radioterapia. Do traktowania źródła promieniowania o dużej energii są używane. Ilość ekspozycji zależy od stopnia, warianty histologicznych, jak również na obecność objawów ogólnych.
W przypadku stadiów od IA, IIA napromieniowania wszystkich kolektorów chłonnych nad przeponą lędźwiowych i śledziony i węzłów chłonnych. 1B NB etap Totalne napromienianie odbywa się z węzłów chłonnych i śledziony. W SHA krok napromieniowania pokazano wszystkich węzłów limfatycznych, łącznie z węzłów docelowych, wątroby i śledziony. W etapie SB możliwego oddziaływania w jamie brzusznej z dawką Gy 20 zabezpieczonej bloków prowadzenia po nerek dawki 12 Gy; po czym przeprowadza napromieniowanie w dalszym ciągu, jak w etapie IB. Zwykle pola napromieniania najpierw wzorzysty, ale z jednej strony membrany do całkowitej dawki 40-44 Gy, a następnie po 4-6- tydzień przerwy kolektory chłonnych napromienianie odbywa się na drugiej stronie membrany. etap napromieniania pacjentów III może być prowadzone metodą zmiennego szybkości podziału, w którym dawka jest kolejność 20-25 Gy na jednej stronie membrany. Następnie, bez przerywania, w sposób zależny od dawki 20 25 Gy napromieniowane kolektorów po przeciwnej stronie membrany, a następnie wraca do pierwszego napromieniowania, a następnie drugie strefy 20 Gy. Technika ta pozwala na tylko 5 tygodni wnieść do wszystkich obszarów poziomie dawki rodnikowej.
U chorych z obecnością objawów ogólnych zatrucia i / lub uszkodzenia narządów jest szeroko stosowany subtotal napromieniowanie ciała (CTOT) w dawce pojedynczej ogniskowej 1,5 Gy do dawki całkowitej 4,5-6,0 Gy. Takie promieniowanie jest alternatywą dla chemioterapii ogólnoustrojowej.
Radioterapia jest jedyną opcją leczenia tylko dla etapu I-IIa, jeśli się prognostycznie korzystnych wariantów morfologicznych. Czasami w tych etapach wykorzystywane chemioradioterapię.
Chemioterapia ma również zastosowanie do podstawowych sposobów leczenia pacjentów z chorobą Hodgkina. Monochemotherapy stosowany rzadko, głównie u pacjentów w podeszłym wieku, jak również stale nawracającym przebiegiem procesu. Powszechnie stosowane w leczeniu chemioterapeutycznym pacjentów z pierwotnym, w postaci ogólnoustrojową, jak i wstępnego procesu miejscowego w połączeniu z napromienianiem. Pod względem siebie chemioterapii wskazano dla etapu 4V. Charakterystyczną cechą dawce terapii przeciwnowotworowej w leczeniu Hodgkin -mnogokursovoe.
Najbardziej skuteczne schematy są uważane TSOPP (cyklofosfamid, Oncovin, prokarbazyna, prednizon); OPP (to samo bez cyklofosfamidu); MOTAPM (mustargen, Oncovin, prokarbazyna, prednizon); WFP (mustargen, prokarbazyna, prednizon); AIC ((mustargen adriamycyna, bleomycyna, Oncovin) TSVPP (cyklofosfamid, winblastyna, natulan prednizolon) ABDV (adriamycyna, bleomycyna, dakarbazyna, winblastyna) i inne.
Terapia radiochemioterapii - główny rodzaj leczenia choroby Hodgkina. W etapie obróbki II IIIA rozpoczyna się zwykle z 3-6 kursów chemioterapii, drugi etap stosuje się do schematów radioterapii opisanych powyżej, prowadzi się następnie przez co najmniej trzy kursy chemioterapii.
Obecnie wskaźniki 5-letnie przeżycie u pacjentów z chorobą Hodgkina w zależności od zakresu etapie od 40-55 do 80-90%. Pacjenci, którzy żyli 5 lat bez nawrotu mają 95% szans na ostateczne wyleczenie.
Chłoniak złośliwy - Chłoniak
Chłoniaka - złośliwy guz morfologiczne podłoże, które to elementy komórkowe limfoidalnych serii klinicznie charakteryzuje się węzłów chłonnych i różnych narządach, węzły i krwiopochodnej przerzutów leukemization w 20% pacjentów. W strukturze złośliwych nowotworów hematologicznych w rachunkami frakcji limfatyczny do około 15%, częstotliwość są drugie miejsce choroby Hodgkina. W większości przypadków, mięsak limfatyczny ma pochodzenie z komórek B, komórek T warianty są znacznie mniej powszechne.
Główne postacie histologiczne z limfatycznego są sferoidalnego; limfatyczna, chłoniak, prolimfocytowa, białaczka i immunoblastyczny.
Kliniki w zależności od umiejscowienia nowotworu naciskiem w większości przypadków chorobą zaczyna się wzrost węzła limfatycznego obwodową lub grupę węzłów. Jeżeli objawy uszkodzenia narządów odpowiadają zmian nowotworowych w organizmie. limfatyczny korzystnie histologiczne diagnozy. Morfologiczny potwierdzenie diagnozy prowadzi się badania rentgenowskiego klatki piersiowej, przewodu pokarmowego, ocenę radionuklidu kostnego, wątroby i śledziony, ultradźwięków, obliczany ich oceny. Obowiązkowe jest trepanobiopsy szpiku kostnego i badania mielogramie. Laparotomii i splenektomii z limfatycznego, ze względu na częste krwiopochodną przerzuty, nie są przechowywane.
Dla limfatycznego charakteryzuje się szybkim udziale guza w procesie pozawęzłowych narządów i tkanek, zwłaszcza szpik kostny, który wpływa na 20% pacjentów z rozwojem białaczki. Limfatyczny często przerzuty do wątroby (20-40%), drugim zastawu zaangażowanych w proces od 20-30% pacjentów. Podstawowym lokalizacji guza obserwowano w łokciu, genial, potyliczne obszarach, które nie są widoczne z chlamydią.
Główną metodą leczenia mięsaka limfatycznego jest chemio- terapia. Większość leków przeciwnowotworowych alkilujące, antymetabolity, antybiotyki, leki ziołowe, kortykosteroidy - stosowane w leczeniu mięsaka limfatycznego. Monochemotherapy (cyklofosfamid, hlorbutin, winkrystyna) powoduje remisji 30-60% pacjentów, przy całkowitej regresji ognisk nowotworu uzyskane tylko 10-20% obserwacji. Nadchodzące remisje są krótkotrwałe - 1-4 miesięcy. Zastosowanie dwóch lub więcej leków cytostatycznych osiąga bezpośredni wpływ na 75-95% pacjentów, mięsaki limfatyczne, czas trwania remisji wzrasta do 15-45 miesięcy. Najczęstszym system limfatyczny chemioterapia - cyklofosfamid, winkrystyna, prednizon; winkrystyna, metotreksat, 6-merkaptopuryna, prednizon; cyklofosfamid, winkrystyna, prednizon i inne bleomitsii.
Radioterapia jest stosowana głównie do procesu etap I-II oraz pozwala na całkowitą guza z 40-60% pacjentów. Najlepsze rezultaty osiąga się przez radioterapii limfatycznego w klęsce migdałków i gardła. Metody ekspozycji w lokalnych populacji jest napromienianie węzłów chłonnych i dotkniętych obszarów regionalnych. W trybie normalnym, frakcjonowanie dawki całkowitej, gdy jest ogniskowa-40 Gy 45.
Operacja limfatycznego ma ograniczoną wartość, jednakże, gdy guz przewodu pokarmowego, jąder, tarczycy i chirurgii raka sutka nie tylko możliwe, ale też prowadzi do przedłużonego gojenia 30-40% pacjentów.
Najskuteczniejszym obecnie uznawane pacjentów chemioradioterapią mięsaki limfatyczne. Zgodnie z ogólną zasadą, w początkowych stadiach choroby, pierwszy etap obszarze napromieniania, a następnie wpływa do szkolenia chemioterapeutycznymi wymienionymi powyżej. Pacjentów z zaawansowaną chorobą zaczyna się leczeniem chemioterapią, a następnie naświetlanie resztkowego ognisk nowotworu. Leczenie skojarzone chemioradioterapia pozwala na osiągnięcie całkowitej regresji guzów u 85-88% pacjentów, średni czas trwania odpowiedzi w tym przypadku nie przekracza 40 miesięcy. Gdy n 1-etap pięcioletniego przeżycia chorych po leczeniu himiolucheyaogo Niektóre kliniki dotrze 80-85%.
Chłoniak złośliwy - Retnkulosarkoma
Retikulosarkome (gistioblastnaya chłoniak złośliwy) - nowotwór złośliwy, który jest substratem gistiotsit morfologiczna. Klinika i diagnostyka retikulosarkom nie różni się w limfatycznego. Retikulosarkome wystąpić w każdym wieku, częściej występuje u mężczyzn. We wczesnych stadiach choroby oznaczone lokalnych węzłów chłonnych, śledziony, kości i innych narządów. Z postępem procesu jest oznaczony nacieczenia wzrostu. Uogólnienie następuje przez przerzuty do odległych narządów i tkanek.
Objawy kliniczne tej choroby są różne i zależą od lokalizacji nowotworu i stopnia jego rozprzestrzeniania się. Retikulosarkome infiltruje bazowe tkanek, skóry, naczyń krwionośnych i nerwów rośnie i powoduje ból nie do zniesienia. Z udziałem szpiku kostnego jest jego leukemization z rozwojem ostrej białaczki obrazów rzadko gistiomonoblastnogo białaczki.
Główną metodą diagnozy jest badanie histologiczne guza. Odkrycie dużych komórek lub siatkowych polimorficznych komórek atypowych sprzyja rstikulosarkomy siatkowych. Diagnoza stopniu procesu prowadzi się według tych samych metod, jak na limfatycznego.
Głównym leczenie jest chemioterapia reticulosarcoma. Stosuje się te same leki i systemy, które w leczeniu mięsaka limfatycznego, lecz korzystne czynniki alkilujące (sarkolizin, cyklofosfamid) i kombinacji antracykliny (rubomycin, adriamitsii) z arabinozyd cytozyny. Nolihimioterapii aplikacji prowadzi do osiągnięcia celu skutkiem w 50- 70% pacjentów, ale czas trwania remisji jest niska i wynosi zaledwie kilka miesięcy.
Clasmocytoma wrażliwe na radioterapię, która służy jako element zintegrowanej obróbki, na ogół w stadium 1 II. Całkowite dawki ogniskowe przedstawia 50-60 Gy.
Leczenie retikulosarkom zwykle prowadzi się w miejscu nowotworu w przewodzie pokarmowym.
Prognoza na retikulosarkome niekorzystnej, średnia długość życia pacjentów z nie więcej niż dwóch lub trzech lat.
В Kijowskie Centrum Fungoterapii, Bioregulacji i Ajurwedy otrzymują wykwalifikowani lekarze medycyny alternatywnej. Koszt konsultacji 300 UAH. Możesz spojrzeć na historie medyczne i wyniki leczenia na ten temat powiązanie.
Możesz umówić się na telefon: (097) 231-74-44, (050) 331-74-44, (063) 187-78-78, +38 (098) 583-85-85 (Viber), +38 (093) 688-25- 88 (WhatsApp, Telegram) E-mail:Ten adres pocztowy jest chroniony przed spamowaniem. Aby go zobaczyć, konieczne jest włączenie obsługi JavaScript.

















 Wielu użytkowników komunikatorów korzysta z aplikacji Telegram, ponieważ w przeciwieństwie do Viber, nowi członkowie grupy mogą zobaczyć poprzednią korespondencję w grupie. Aby dołączyć do grupy „Medycyna alternatywna” w Telegramie, zeskanuj kod QR lub kliknij link z zaproszeniem
Wielu użytkowników komunikatorów korzysta z aplikacji Telegram, ponieważ w przeciwieństwie do Viber, nowi członkowie grupy mogą zobaczyć poprzednią korespondencję w grupie. Aby dołączyć do grupy „Medycyna alternatywna” w Telegramie, zeskanuj kod QR lub kliknij link z zaproszeniem 







